Thông tin cá nhân:
TIÊN PHONG TRONG LĨNH VỰC ĐIỀU TRỊ UNG THƯ, VIẾT NÊN CHƯƠNG MỚI TRONG HÀNH TRÌNH CHỐNG UNG THƯ TẠI ĐÔNG NAM Á
—— Đối thoại cùng Giáo sư Tống Sĩ Quân - Chuyên gia trưởng khoa Ung bướu Bệnh viện Ung bướu St.Stamford Quảng Châu
Hơn 40 năm hành nghề y, chứng kiến các mốc phát triển của lĩnh vực điều trị ung thư
Trong cuộc chiến y học chạy đua với thời gian để điều trị ung thư, có một chuyên gia luôn dùng kỹ thuật tiên tiến và tấm lòng nhân ái để mang lại hy vọng sống cho vô số bệnh nhân ung thư. Ông chính là Giáo sư Tống Sĩ Quân – Chuyên gia trưởng khoa Ung bướu, người dẫn dắt nhóm điều trị đa chuyên khoa (MDT) tại Bệnh viện Ung bướu St.Stamford Quảng Châu.
Với hơn 40 năm kinh nghiệm lâm sàng trong lĩnh vực ung bướu, ông là hội viên kỳ cựu của ba hiệp hội ung thư danh tiếng: Hội Ung thư Trung Quốc (CSCO), Hội Ung thư lâm sàng Hoa Kỳ (ASCO), và Hội Ung thư châu Âu (ESMO). Giáo sư Tống không chỉ hoạt động tích cực trong các hoạt động giao lưu y học giữa Trung Quốc và Đông Nam Á, mà còn được công nhận rộng rãi trên thế giới là chuyên gia hàng đầu trong lĩnh vực điều trị ung thư chính xác và xâm lấn tối thiểu.

Giáo sư Tống Sĩ Quân
Từ những năm 1980–1990, phẫu thuật cắt bỏ, hóa trị toàn thân và xạ trị đã trở thành những phương pháp chủ đạo trong điều trị ung thư tại Trung Quốc, đặt nền móng vững chắc cho lâm sàng ung bướu. Ngày nay, cùng với sự tiến bộ của khoa học công nghệ, điều trị ung thư đang dần hướng đến sự chính xác hóa, ít xâm lấn và toàn diện hơn, với sự ra đời của các kỹ thuật mới như điều trị xâm lấn tối thiểu, điều trị nhắm trúng đích và liệu pháp miễn dịch sinh học, từ đó cải thiện tiên lượng và chất lượng sống cho người bệnh.
Giáo sư Tống Sĩ Quân là người đã chứng kiến quá trình thay đổi và phát triển của phương pháp điều trị ung thư. Ông am hiểu sâu sắc các phương pháp điều trị như hóa trị, điều trị xâm lấn tối thiểu, liệu pháp sinh học và điều trị nhắm trúng đích đối với nhiều loại u đặc. Đặc biệt, ông có thế mạnh trong điều trị các bệnh ung thư thực quản, phổi, vú, hạch bạch huyết, dạ dày và đại trực tràng. Với kinh nghiệm phong phú trong chẩn đoán và điều trị các ca ung thư ác tính phức tạp, ông đã trực tiếp điều trị cho hơn 10.000 bệnh nhân trong nước và đến từ khu vực Đông Nam Á. Nhờ sự can thiệp kịp thời và hiệu quả của ông, nhiều bệnh nhân ung thư đã kéo dài thời gian sống trên 10 năm.
“Việc gia nhập các hiệp hội ung thư quốc tế sẽ khiến chúng ta luôn đứng vững trong tuyến đầu của nền y học điều trị ung thư toàn cầu,” Giáo sư Tống Sĩ Quân chia sẻ trong buổi phỏng vấn. Chính nhờ tầm nhìn mang tính toàn cầu này, ông đã nhanh chóng đưa những quan điểm tiên tiến như “điều trị chính xác, kết hợp miễn dịch, tích hợp xâm lấn tối thiểu” vào thực tiễn lâm sàng tại Trung Quốc. Kết hợp với thế mạnh chuyên môn của Bệnh viện Ung bướu St. Stamford Quảng Châu, ông đã thúc đẩy xây dựng nên một hệ thống chẩn đoán và điều trị toàn diện, bao phủ toàn bộ chu trình điều trị cho bệnh nhân ung thư ở cả giai đoạn sớm, trung gian và muộn.
Ông từng nhiều lần đại diện bệnh viện tham dự các hội nghị học thuật quốc tế và thực hiện các hoạt động chuyển giao kỹ thuật, chia sẻ học thuật tại nhiều quốc gia Đông Nam Á. Những nỗ lực đó không chỉ giúp xây dựng được niềm tin y tế sâu rộng trong khu vực, mà còn mang đến các giải pháp điều trị thiết thực và hiệu quả cho nhiều bệnh nhân ung thư tại Đông Nam Á.
Kỹ thuật Xâm lấn tối thiểu tổng hợp, khắc phục hiệu quả những hạn chế của điều trị truyền thống
Cùng với sự phát triển của y học tích hợp và công nghệ xâm lấn tối thiểu, việc không còn chỉ định phẫu thuật không còn đồng nghĩa với dấu chấm hết cho bệnh nhân ung thư giai đoạn trung và muộn. Nhờ vào đặc điểm “ít xâm lấn, chính xác, hiệu quả và toàn diện”, các kỹ thuật xâm lấn tối thiểu đã trở thành một phần quan trọng trong hệ thống điều trị ung thư hiện đại.
Giáo sư Tống Sĩ Quân cho rằng, điều trị ung thư hiện nay đã bước vào “thời kỳ bệnh mạn tính”, không thể bỏ qua thể trạng thực tế của bệnh nhân để mù quáng theo đuổi mục tiêu tiêu diệt hoàn toàn khối u. Thay vào đó, cần hướng đến mục tiêu “sống chung với khối u”, nâng cao chất lượng cuộc sống và kéo dài thời gian sống cho người bệnh.
Ông nhấn mạnh rằng, bất kỳ phương pháp điều trị ung thư nào cũng đều có những giới hạn nhất định. Tuy nhiên, như Viện sĩ Phàn Đại Minh – Chủ tịch Hội Ung thư Trung Quốc từng đề xuất phương châm “phòng ngừa – tầm soát – chẩn đoán – điều trị – phục hồi – đánh giá – hỗ trợ – kiểm soát – chăm sóc – sinh tồn”, ưu thế của y học tích hợp chính là việc kết hợp các chuyên ngành và công nghệ khác nhau, từ đó xây dựng phác đồ điều trị cá thể hóa một cách khoa học nhất, dựa trên giai đoạn và tình trạng cụ thể của từng bệnh nhân.

Giáo sư Tống Sĩ Quân chia sẻ trong buổi Phòng chống ung thư
Ví dụ, đối với một số bệnh nhân ung thư giai đoạn muộn, sau nhiều lần điều trị theo phác đồ chung, cơ thể họ có thể trở nên kháng với các phương pháp điều trị truyền thống, dẫn đến hiệu quả kém và bệnh tình tiếp tục tiến triển. Tuy nhiên, khi áp dụng các phương pháp điều trị xâm lấn tối thiểu mang tính cá thể hóa tại vùng tổn thương, các triệu chứng của bệnh nhân được cải thiện rõ rệt, chất lượng cuộc sống được nâng cao, từ đó đạt được trạng thái “giảm khối u” hoặc “sống chung với khối u”, đồng thời kéo dài đáng kể thời gian sống.
“Điều trị xâm lấn tối thiểu không đơn giản là hóa trị, mà là một bước tiến lớn với độ chính xác, năng lực chuyên môn và khả năng tích hợp đa chuyên khoa,” Giáo sư Tống Sĩ Quân nhận định. Là một trong những chuyên gia lâm sàng tiên phong tại Trung Quốc trong việc nghiên cứu con đường tích hợp điều trị xâm lấn tối thiểu trong ung thư, ông nhấn mạnh rằng công nghệ xâm lấn tối thiểu không chỉ đơn thuần là đem lại ít tổn thương, xâm lấn cho bệnh nhân, mà điều quan trọng hơn nằm nguyên lí hướng điều trị của phương pháp này.
Dưới sự dẫn dắt của ông, Bệnh viện Ung bướu St.Stamford đã tập trung nghiên cứu theo phương pháp điều trị toàn diện, kết hợp giữa hướng dẫn hình ảnh, can thiệp động mạch chủ, nhắm trúng đích gen, miễn dịch tế bào, ... để có thể đưa ra phác đồ “cá nhân hóa + tổng hợp” cho từng cá thể. Mô hình điều trị “Xâm lấn tối thiểu + Miễn dịch tế bào” do Giáo sư Tống đề xướng hiện đã trở thành một trong những phác đồ được khuyến nghị cho nhiều bệnh nhân ung thư giai đoạn trung và muộn tại bệnh viện, mang lại hiệu quả rõ rệt và chất lượng sống cao, được đông đảo bệnh nhân đánh giá hiệu quả.
Bắt kịp thời đại, không ngừng nghiên cứu và học hỏi
Giáo sư Tống Sĩ Quân nhấn mạnh: “Điều trị ung thư hiện nay đã chuyển mình từ các phương pháp truyền thống đơn lẻ như phẫu thuật hoặc hóa xạ trị, sang một thời kỳ tích hợp với trọng tâm là “Xâm lấn tối thiểu + Sinh học + Nhắm trúng đích + Miễn dịch’.” Các thực tiễn lâm sàng do ông trực tiếp chủ trì và tham gia đã giúp nhiều bệnh nhân ung thư phổi, gan, vú, dạ dày và đại trực tràng ở giai đoạn trung và muộn kiểm soát thành công tế bào ung thư, đồng thời kéo dài đáng kể thời gian sống.
Trong các công trình nghiên cứu do ông công bố như “Ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch ở bệnh nhân ung thư phổi” và “Ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch ở bệnh nhân ung thư gan”, Giáo sư Tống Sĩ Quân đã chứng minh rằng phương pháp đốt sóng cao tần không chỉ có khả năng loại bỏ chính xác khối u tại chỗ, mà còn có thể kích hoạt phản ứng miễn dịch của cơ thể. Khi kết hợp với liệu pháp miễn dịch, phương pháp này hứa hẹn mang lại chiến lược điều trị ung thư kép “tại chỗ + toàn thân” đầy triển vọng.
Ngoài ra, trong công trình “Đánh giá giá trị ứng dụng lâm sàng của điều trị giảm nhẹ ở bệnh nhân ung thư ác tính đường tiêu hóa giai đoạn muộn”, ông cũng nhấn mạnh rõ: điều trị giảm nhẹ không phải là “từ bỏ điều trị”, mà là “điều trị vì nhân phẩm” – một hình thức chăm sóc tích cực nhằm bảo vệ chất lượng sống của người bệnh trong những giai đoạn khó khăn nhất.
Ví dụ, đối với một số bệnh nhân ung thư giai đoạn muộn, sau nhiều lần điều trị theo phác đồ tiêu chuẩn, cơ thể họ có thể trở nên kháng với các phương pháp điều trị truyền thống, dẫn đến hiệu quả kém và bệnh tình tiếp tục tiến triển. Tuy nhiên, khi áp dụng các phương pháp điều trị xâm lấn tối thiểu mang tính cá thể hóa tại vùng tổn thương, các triệu chứng của bệnh nhân được cải thiện rõ rệt, chất lượng cuộc sống được nâng cao, từ đó đạt được trạng thái “thu nhỏ khối u” hoặc “sống chung với khối u”, đồng thời kéo dài đáng kể thời gian sống.
“Điều trị xâm lấn tối thiểu không phải là ‘đơn giản hóa điều trị’, mà là một thử thách toàn diện đối với độ chính xác, năng lực chuyên môn và khả năng tích hợp đa chuyên khoa,” Giáo sư Tống Sĩ Quân nhận định. Là một trong những chuyên gia lâm sàng tiên phong tại Trung Quốc trong việc nghiên cứu con đường tích hợp điều trị xâm lấn tối thiểu trong ung thư, ông nhấn mạnh rằng công nghệ xâm lấn tối thiểu không chỉ đơn thuần là việc thu nhỏ vết mổ, mà điều quan trọng hơn nằm ở logic điều trị chính xác mà nó mang theo.
Dưới sự dẫn dắt của ông, Bệnh viện Ung bướu Hiện đại Quảng Châu đã tích hợp các yếu tố như dẫn đường bằng hình ảnh, đường can thiệp, mục tiêu phân tử và “cửa sổ miễn dịch” vào hệ thống điều trị xâm lấn tối thiểu, từ đó xây dựng một quy trình điều trị khép kín gồm “lộ trình chẩn trị cá thể hóa + chiến lược can thiệp tổng hợp”. Mô hình điều trị “xâm lấn tối thiểu kết hợp miễn dịch” do Giáo sư Tống đề xướng hiện đã trở thành một trong những phương án điều trị chính được khuyến nghị cho bệnh nhân ung thư giai đoạn trung và muộn tại bệnh viện, mang lại hiệu quả rõ rệt và chất lượng sống cao, được đông đảo bệnh nhân đánh giá tích cực.
Đội ngũ đa khoa MDT đem lại hiệu quả điều trị tối ưu hóa và toàn diện
“Chữa bệnh không phải là cuộc chiến của một cá nhân, mà là sự hợp lực của cả một đội ngũ chuyên gia” – đây là nguyên tắc cốt lõi trong thực hành lâm sàng mà Giáo sư Tống Sĩ Quân luôn kiên trì trong suốt nhiều năm qua. Ông nhấn mạnh rằng, điều trị đa chuyên khoa tổng hợp (MDT) không chỉ là một cơ chế tổ chức, mà còn là một mô hình tư duy ở cấp độ sâu, đòi hỏi sự phối hợp chặt chẽ, toàn diện giữa các chuyên ngành để tối ưu hóa hiệu quả điều trị cho người bệnh.
Giáo sư Tống là một trong những người chịu trách nhiệm và trực tiếp thúc đẩy việc triển khai hệ thống điều trị đa chuyên khoa (MDT) tại Bệnh viện Ung bướu St.Stamford Quảng Châu. Dưới sự dẫn dắt của ông, bệnh viện đã kết nối hiệu quả các chuyên khoa như ung bướu, y học cổ truyền, nội khoa, ngoại khoa, chẩn đoán hình ảnh, can thiệp – X-quang, giải phẫu bệnh, dinh dưỡng và phục hồi tâm lý. Từ đó, hình thành nên một hệ thống phối hợp khép kín gồm ba bước: phân loại và dự đoán trước ca bệnh – hội chẩn nhiều vòng bởi đội ngũ chuyên gia – giám sát lộ trình điều trị toàn diện, nhằm nâng cao hiệu quả điều trị và tính cá thể hóa cho từng bệnh nhân.
Ông cho rằng, bản chất của MDT không đơn thuần là “hội chẩn tập thể”, mà là sự kết hợp giữa “tư duy giao thoa + năng lực thực thi điều trị”. Mục tiêu tối thượng của mô hình này chính là xây dựng một kế hoạch điều trị có tính tiên lượng cao và phù hợp nhất cho từng bệnh nhân – không chỉ nhằm kiểm soát bệnh mà còn tối ưu hóa khả năng sống còn và chất lượng sống trong dài hạn.
“Phải có chẩn đoán và phân giai đoạn chính xác thì mới có thể đưa ra phương pháp điều trị chính xác” – Giáo sư Tống luôn nhấn mạnh giá trị cốt lõi của chẩn đoán và điều trị chuẩn xác. Ông cho biết, mô hình điều trị đa chuyên khoa (MDT) đã phát huy vai trò vô cùng quan trọng: không chỉ giúp bệnh nhân tiết kiệm thời gian và công sức vì không phải đi khám lần lượt từng chuyên khoa, mà còn đặc biệt hiệu quả trong điều trị các ca ung thư ác tính phức tạp. “Việc thảo luận, xây dựng phác đồ điều trị thông qua đội ngũ MDT sẽ giúp nâng cao tỷ lệ điều trị thành công, giảm biến chứng sau phẫu thuật, tăng cường tính chuẩn hóa trong điều trị – từ đó mang lại nhiều lợi ích thiết thực cho bệnh nhân,” ông nhấn mạnh.
Ca bệnh thực tế: Đội ngũ MDT chinh phục ung thư ác tính phức tạp
Theo Giáo sư Tống Sĩ Quân, dưới sự chẩn đoán và điều trị chính xác của đội ngũ đa chuyên khoa (MDT), Bệnh viện Ung bướu St.Stamford Quảng Châu đã chinh phục thành công nhiều ca ung thư ác tính phức tạp, mang lại hy vọng sống cho hàng nghìn bệnh nhân Đông Nam Á từng rơi vào tuyệt vọng. Dưới đây là hai ca bệnh điển hình:
Chị Yani đến từ Indonesia được chẩn đoán mắc ung thư vú khi đang mang thai. Sau đó, chị đã thực hiện phẫu thuật cắt bỏ toàn bộ tuyến vú bên trái. Tuy nhiên, sau khi sinh, sự biến động mạnh của nội tiết tố thai kỳ khiến khối u phát triển nhanh chóng – từ 3cm tăng vọt lên 29cm chỉ trong vòng ba tháng, kèm theo nguy cơ loét tại chỗ và nhiễm trùng nghiêm trọng. Khi nhập viện, vùng tổn thương của chị đã bị loét nghiêm trọng, liên tục chảy dịch tiết có mùi hôi và máu, thể trạng suy kiệt nghiêm trọng, tinh thần suy sụp.
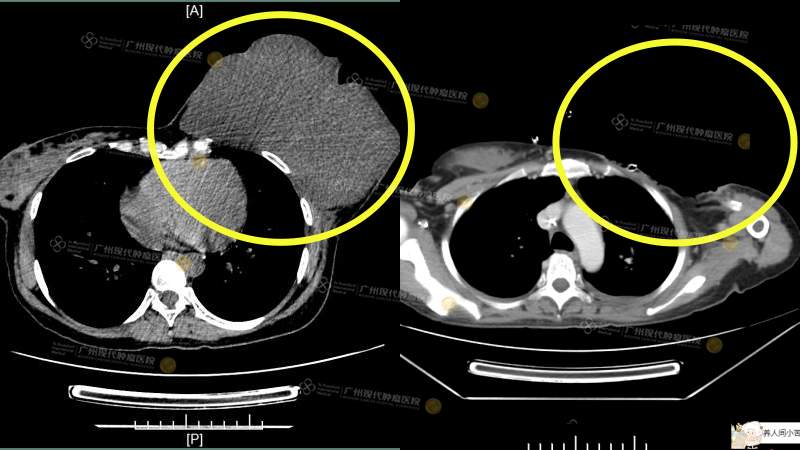
Ảnh CT của chị Yani: Trước điều trị vs Sau điều trị
Sau nhiều vòng hội chẩn chuyên sâu của đội ngũ MDT tại bệnh viện chúng tôi, một phác đồ điều trị toàn diện đã được đưa ra, bao gồm: can thiệp nội mạch, phẫu thuật triệt căn R0, kỹ thuật dẫn lưu kín bằng áp lực âm (VSD) sau phẫu thuật, và kế hoạch tái tạo tuyến vú trong giai đoạn tiếp theo. Kết quả điều trị vượt ngoài mong đợi: khối u khổng lồ nặng 3,5kg đã được cắt bỏ hoàn toàn, bệnh nhân hồi phục tốt sau mổ, tình trạng sức khỏe và tinh thần đều cải thiện rõ rệt – một kỳ tích thực sự trong hành trình giành lại sự sống.
Ông Redik, một kỹ sư 63 tuổi đến từ Nga, hiếm gặp khi được chẩn đoán mắc hai loại ung thư nguyên phát đồng thời: ung thư tuyến trực tràng và ung thư phổi tế bào vảy, cả hai đều ở giai đoạn muộn. Trước đó, ông đã điều trị tại nhiều quốc gia nhưng đều nhận được chỉ định phẫu thuật cắt bỏ kèm theo việc tạo hậu môn nhân tạo vĩnh viễn. Giáo sư Tống Sĩ Quân cho biết: “Hai khối u này có bản chất, mô bệnh học và giai đoạn hoàn toàn khác nhau, nên không thể điều trị theo một hướng chung. Cần có sự phối hợp, cân nhắc kỹ lưỡng giữa các chuyên khoa.” Sau khi được hội chẩn bởi đội ngũ chuyên gia MDT, ông Redik được áp dụng phác đồ điều trị can thiệp kết hợp liệu pháp miễn dịch. Kết quả cho thấy: khối u ở phổi và trực tràng đều thu nhỏ rõ rệt, các triệu chứng ho và đại tiện ra máu hoàn toàn biến mất – mở ra một lối thoát đầy hy vọng mà trước đó tưởng chừng đã bị đóng lại.
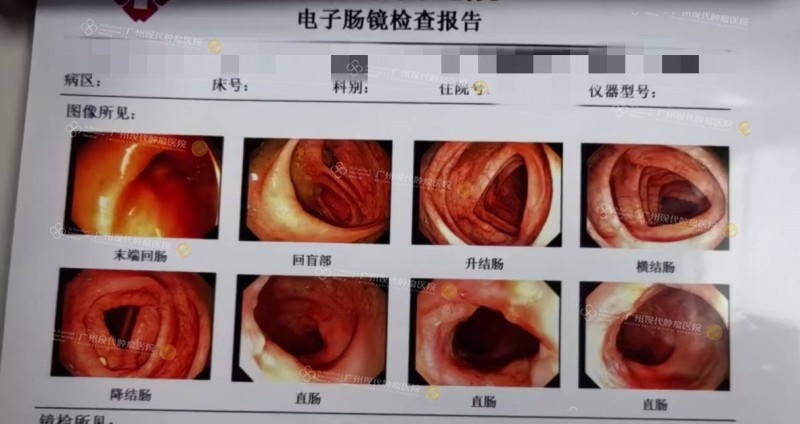
Kết quả nội soi đại tràng của ông Redik (Trước điều trị vs Sau 3 lần can thiệp)
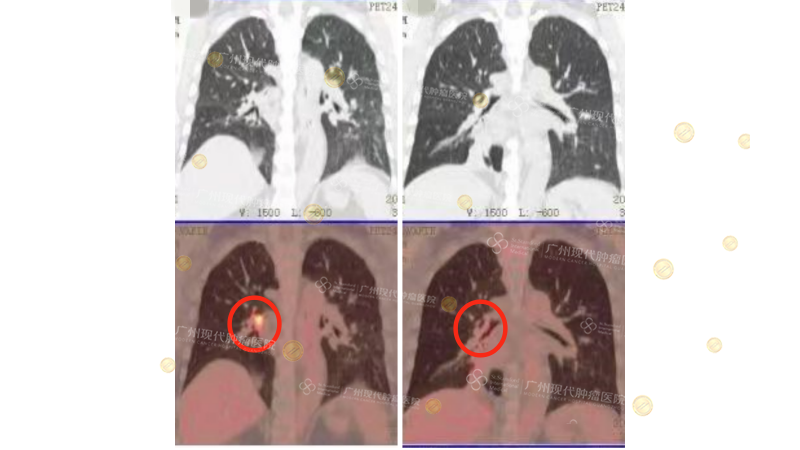
CT phổi của ông Redik (Trước điều trị vs Sau điều trị)
Vươn ra thế giới, khẳng định tầm ảnh hưởng của ung bướu học Trung Quốc
Với vai trò là Trưởng khoa Ung bướu kiêm chuyên gia cao cấp tại bệnh viện, Giáo sư Tống Sĩ Quân còn đảm nhiệm trọng trách đào tạo, hướng dẫn và truyền đạt kinh nghiệm cho đội ngũ bác sĩ trẻ. Thông qua các hoạt động như: đi buồng hằng ngày, chỉ đạo chẩn đoán và điều trị lâm sàng, xử lý các ca bệnh ung thư phức tạp, tổng kết bài học kinh nghiệm,… ông không chỉ giúp nâng cao năng lực chuyên môn mà còn định hình tư duy điều trị toàn diện, góp phần xây dựng một đội ngũ kế cận vững mạnh và tận tâm.
Không những thế, Giáo sư Tống Sĩ Quân còn tích cực tham gia vào các hoạt động giao lưu và hợp tác quốc tế trong lĩnh vực y tế. Thông qua việc đón tiếp các đoàn tham quan y tế từ khu vực Đông Nam Á trong khuôn khổ sáng kiến “Vành đai – Con đường”, đại diện bệnh viện tham dự và báo cáo tại các hội nghị khoa học quốc tế, ra nước ngoài để chuyển giao kỹ thuật tiên tiến, cũng như lắng nghe nguyện vọng của bệnh nhân trong các buổi chia sẻ phòng chống ung thư tại Đông Nam Á, ông đã không ngừng thúc đẩy uy tín và ảnh hưởng của công nghệ điều trị ung thư Trung Quốc ra thế giới. Đến nay, dấu chân học thuật và y khoa của ông đã in dấu tại nhiều quốc gia như Malaysia, Mông Cổ, Thái Lan, Lào và Indonesia – góp phần củng cố vị thế của y học Trung Quốc trong bản đồ điều trị ung thư khu vực.

Giáo sư Tống Sĩ Quân tại Hội nghị Ung bướu học tích hợp Trung Quốc 2024
Đối với các bệnh nhân ung thư đến từ Đông Nam Á, Giáo sư Tống Sĩ Quân luôn dành trọn sự nhiệt tình và thấu cảm, thấu hiểu nỗi lo lắng và đau đớn mà họ đang trải qua. Ông tích cực phổ cập kiến thức phòng chống ung thư, giúp bệnh nhân xây dựng niềm tin chiến thắng bệnh tật. Đồng thời, ông nhấn mạnh rằng: khi tiếp nhận bệnh nhân quốc tế, cần đặc biệt tôn trọng tín ngưỡng tôn giáo và tập quán văn hóa của họ.
Trước tương lai phát triển của lĩnh vực điều trị ung thư, Giáo sư Tống tràn đầy niềm tin. Ông cho rằng, cùng với tiến bộ của khoa học công nghệ và sự phát triển của các nghiên cứu lâm sàng, hiệu quả điều trị cho bệnh nhân ung thư trong tương lai chắc chắn sẽ ngày càng được nâng cao. Mặc dù ung thư hiện vẫn chưa thể chữa khỏi hoàn toàn, nhưng tỷ lệ sống sau 5 năm, mức độ kiểm soát tác dụng phụ của điều trị, chất lượng sống và thời gian sống của bệnh nhân đều sẽ được cải thiện đáng kể.“Đối với những bệnh nhân ung thư giai đoạn muộn, chúng ta tuyệt đối không được buông tay — phải làm hết sức mình để mang đến cho họ hy vọng sống!” ông khẳng định đầy quyết tâm.
Thành tích học tập:
Trong thời gian dài công tác lâm sàng về bệnh ung thư, chủ nhiệm Tống đã tích cực nghiên cứu chuyên sâu và tích lũy được nhiều thành tựu phong phú, tham gia 2 dự án của Quỹ Khoa học Tự nhiên Quốc gia và 3 dự án cấp tỉnh, chủ trì 1 dự án Nghiên cứu Khoa học và Công nghệ thành phố Tân Hương. Ông đã có nhiều bài luận văn trên các tạp chí trong và ngoài nước, đăng hơn 20 bài báo, 3 bài báo SCI và biên tập 6 chuyên khảo học thuật.
1. Ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch của bệnh nhân ung thư phổi
Tác giả: Tống Thế Quân - Lưu Soái
Nguồn:《Tạp chí bệnh lý tâm lý lâm sàng》Tập 22 Số 3, tháng 5/2016
[Tóm tắt]
Mục tiêu: Nghiên cứu ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch của bệnh nhân ung thư phổi.
Kết luận: Điều trị bằng đốt sóng cao tần có thể tăng cường rõ rệt chức năng miễn dịch của bệnh nhân ung thư phổi, đóng vai trò quan trọng trong điều trị tổng hợp ung thư phổi.
2. Ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch của bệnh nhân ung thư gan
Tác giả: Tống Sĩ Quân, Bạch Lực Doãn, Thân Gia Huy, Triệu Hồng Đan, Quách Khang, Lý Tuấn Bằng, Vương Hiệp
Nguồn: 《Tạp chí bệnh lý tâm lý lâm sàng》 – Tập 25, Số 3, tháng 5/2019[Tóm tắt]
Mục tiêu: Nghiên cứu ảnh hưởng của điều trị đốt sóng cao tần đến chức năng miễn dịch của bệnh nhân ung thư gan.
Kết luận: Bệnh nhân ung thư gan nguyên phát thường có tình trạng ức chế miễn dịch; điều trị bằng đốt sóng cao tần có thể cải thiện rõ rệt chức năng miễn dịch của họ.
3. Đánh giá giá trị ứng dụng lâm sàng của điều trị chăm sóc giảm nhẹ đối với ung thư ác tính đường tiêu hóa giai đoạn cuối
Tác giả: Lý Thiệu Nghị, Tề Ái Hà, Tống Sĩ Quân, Bạch Lực Doãn
Nguồn: 《Y học thực dụng Trung Quốc》 , Tập 11, Số 9, tháng 3/2016
[Tóm tắt]
Mục tiêu: Nghiên cứu giá trị ứng dụng lâm sàng của điều trị chăm sóc giảm nhẹ trong ung thư ác tính đường tiêu hóa giai đoạn cuối, nhằm cung cấp tài liệu tham khảo.
Kết luận: Việc sử dụng phối hợp thuốc tiêm nhũ tương dầu nha đảm tử và thuốc tiêm phức phương khổ sâm trong điều trị ung thư ác tính đường tiêu hóa giai đoạn cuối mang lại hiệu quả lâm sàng rõ rệt, giúp nâng cao chất lượng cuộc sống và làm giảm đau đớn cho người bệnh.
4. Phân tích lâm sàng về điều trị ung thư dạ dày giai đoạn cuối kèm theo tràn dịch ổ bụng bằng phương pháp hóa trị truyền nhiệt tuần hoàn
Tác giả: Tống Sĩ Quân, Triệu Hồng Đan, Lý Thiệu Nghị, Bạch Lực Doãn, Quách Khang
Nguồn: 《Tạp chí Quản lý Tiêu chuẩn Y tế Trung Quốc》, Tập 5, Số 6
[Tóm tắt]
Mục tiêu: Phân tích hiệu quả lâm sàng của phương pháp hóa trị truyền nhiệt tuần hoàn trong điều trị bệnh nhân ung thư dạ dày giai đoạn cuối kèm tràn dịch ổ bụng, đồng thời thảo luận tính khả thi của phương pháp này.
Kết luận: Điều trị bệnh nhân ung thư dạ dày giai đoạn cuối có tràn dịch ổ bụng bằng phương pháp hóa trị truyền nhiệt tuần hoàn cho hiệu quả lâm sàng vượt trội so với hóa trị đơn thuần, giúp nâng cao chất lượng cuộc sống và có giá trị ứng dụng trong lâm sàng.
5. Tình trạng biểu hiện của protein BCSG1 trong mô ung thư vú và ý nghĩa lâm sàng
Tác giả: Tống Sĩ Quân, Vương Toàn Chí
Nguồn: 《Tạp chí Y dược Quân đội Giải phóng》, Tập 28, Số 3, tháng 3/ 2016
[Tóm tắt]
Mục tiêu: Khảo sát tình trạng biểu hiện của gen đặc hiệu ung thư vú (BCSG1 – breast cancer specific gene) và protein của nó trong mô ung thư vú, đồng thời phân tích mối liên hệ giữa BCSG1 với các đặc điểm lâm sàng – bệnh lý của ung thư vú, cũng như ý nghĩa lâm sàng của nó trong điều trị và tiên lượng bệnh.
Kết luận: BCSG1 mRNA và protein có biểu hiện cao bất thường trong mô ung thư vú, có mối liên hệ nhất định với giai đoạn lâm sàng và tình trạng di căn hạch bạch huyết, đồng thời liên quan mật thiết đến tiên lượng bệnh, có thể là một yếu tố nguy cơ trong sự phát sinh và tiến triển của ung thư vú.
6. Nghiên cứu lâm sàng về điều trị di căn hạch bạch huyết trong ung thư trực tràng bằng tiêm đa điểm dưới niêm mạc trực tràng FPLC
Tác giả: Tống Sĩ Quân, Vương Toàn Chí
Nguồn: 《Tạp chí Ngoại khoa Đại – Trực tràng – Hậu môn》, Tập 22, Số 1/2016
[Tóm tắt]
Mục tiêu: Nghiên cứu ảnh hưởng của phương pháp tiêm đa điểm dưới niêm mạc trực tràng bằng phức hợp đa phân tử fluorouracil (FPLC – phức hợp liposome đa pha chứa 5-FU) đối với tình trạng di căn hạch bạch huyết trong ung thư trực tràng.
Kết luận: Tiêm đa điểm FPLC dưới niêm mạc trực tràng có thể ức chế hiệu quả tình trạng di căn hạch bạch huyết và các ổ vi di căn sau phẫu thuật, đặc biệt là vi di căn; đồng thời thúc đẩy quá trình chết tế bào theo chương trình và ức chế sự tăng sinh của tế bào ung thư trực tràng, qua đó làm giảm tỷ lệ tái phát tại chỗ.
7. Quan sát lâm sàng việc điều trị ung thư đại tràng giai đoạn cuối bằng phác đồ kết hợp L-OHP và Capecitabine
Tác giả: Tống Sĩ Quân, Thân Gia Huy
Nguồn: 《Tạp chí Ứng dụng Thuốc hiện đại Trung Quốc》 , Tập 2, Số 1, tháng 1/2008
[Tóm tắt]
Mục tiêu: Quan sát hiệu quả điều trị và độc tính của phác đồ kết hợp Oxaliplatin (L-OHP) với Capecitabine trong điều trị ung thư đại tràng giai đoạn cuối.
Kết luận: Phác đồ kết hợp Oxaliplatin và Capecitabine có hiệu quả điều trị cao, độc tính thấp, bệnh nhân dung nạp tốt, góp phần nâng cao chất lượng cuộc sống.
8. Quan sát lâm sàng phác đồ PTX kết hợp LFP trong điều trị ung thư thực quản giai đoạn cuối
Tác giả: Tống Sĩ Quân, Thân Gia Huy
Nguồn: 《Y học thực dụng Trung Quốc》, Tập 3, Số 18, tháng 6/2008
Quan sát lâm sàng phác đồ PTX kết hợp LFP trong điều trị ung thư thực quản giai đoạn cuối
Tác giả: Tống Sĩ Quân, Thân Gia Huy
Nguồn: 《Y học thực dụng Trung Quốc》, Tập 3, Số 18, tháng 6/2008
[Tóm tắt]
Mục tiêu: Quan sát hiệu quả điều trị ngắn hạn và phản ứng của phác đồ Paclitaxel (PTX) kết hợp LFP trong điều trị ung thư thực quản giai đoạn cuối.
Kết luận: Phác đồ PLFP có hiệu quả điều trị tương đối tốt đối với ung thư thực quản giai đoạn cuối, độc tính có thể dung nạp, có thể xem là một phương án điều trị hiệu quả cho bệnh nhân ở giai đoạn muộn.
9. Nghiên cứu lâm sàng về tác dụng tăng hiệu quả và giảm độc tính của hoàng kỳ liều cao trong hóa trị ung thư giai đoạn cuối
Tác giả: Lưu Sĩ Hà, Trương Quốc Lâm, Đàm Chí Hoa, Tống Sĩ Quân
Nguồn: 《Tổng luận Lâm sàng》, Tập 18, Số 16, ngày 20/ 8 năm 2003
[Tóm tắt]
Mục tiêu: Quan sát tác dụng tăng cường hiệu quả và giảm độc tính của hoàng kỳ liều cao trong quá trình hóa trị cho bệnh nhân ung thư giai đoạn cuối.
Kết luận: Việc sử dụng lượng lớn dung dịch tiêm hoàng kỳ hỗ trợ hóa trị có tác dụng ức chế tiến triển bệnh lý khối u, đồng thời giúp tăng hiệu quả điều trị và giảm độc tính của hóa chất.
10. Quan sát lâm sàng việc điều trị ung thư vú giai đoạn cuối bằng Endostar kết hợp Capecitabine
Tác giả: Tống Sĩ Quân, Giả Lương
Nguồn: 《Y học thực dụng Trung Quốc》, Tập 3, Số 12, tháng 4 năm 2008
[Tóm tắt]
Mục tiêu: Đánh giá hiệu quả và độ an toàn của việc sử dụng dung dịch tiêm Endostar (tên đầy đủ: tái tổ hợp người ức chế nội mô mạch máu – Endostatin) kết hợp với Capecitabine trong điều trị ung thư vú giai đoạn cuối.
Kết luận: Phác đồ Endostar kết hợp Capecitabine có tác dụng hiệp đồng tốt, hiệu quả điều trị cao, ít tác dụng phụ, độ an toàn tốt, giúp cải thiện chất lượng sống của người bệnh và xứng đáng được tiếp tục nghiên cứu thêm.
11. Giá trị ứng dụng của xét nghiệm TEG (đồ thị đàn hồi huyết khối) trong truyền máu cho bệnh nhân ung thư gan
Tác giả: Thân Gia Huy, Tống Sĩ Quân
Nguồn: 《Tạp chí bệnh lý tâm lý lâm sàng》, Tập 22, Số 5, tháng 9/2016[Tóm tắt]
Mục tiêu: Khảo sát giá trị của kết quả xét nghiệm đồ thị đàn hồi huyết khối (TEG) trong việc đánh giá toàn diện chức năng đông máu và hướng dẫn truyền các thành phần máu cho bệnh nhân ung thư gan.
Kết luận: Xét nghiệm TEG có thể giúp ngăn ngừa việc truyền máu không cần thiết, tránh lãng phí nguồn máu, giảm rủi ro truyền máu và gánh nặng kinh tế cho người bệnh, đồng thời có ưu thế hơn so với các phương pháp xét nghiệm truyền thống.
 58
58 2023-08-23
2023-08-23
 chia sẻ
chia sẻ








